Маскированная артериальная гипертензия в молодом возрасте: выявляемость, клинические признаки и прогноз
- Резюме
- Для цитирования
- Авторы
- Полный текст
- Литература
Цель исследования: определить частоту выявляемости при диспансеризации, клинические признаки маскированной артериальной гипертензии (МАГ) у молодых людей и поведенческие особенности таких больных.
Дизайн: сплошное скринирующее исследование.
Материалы и методы. В исследование включили 512 молодых людей в возрасте 19–25 лет с «офисным» артериальным давлением (АД) < 140/90 мм рт. ст. Проводилось комплексное клинико-лабораторное и инструментальное обследование участников для выявления возможных факторов риска сердечно-сосудистых заболеваний (ССЗ), поражения органов-мишеней. Все обследуемые для выявления МАГ проходили тест с добровольной 30-секундной задержкой дыхания и суточное мониторирование АД. Для определения риска атеросклеротических кардиоваскулярных заболеваний использован алгоритм (калькулятор) для оценки пожизненного 30-летнего риска Lifetime ASCVD Risk.
Результаты. Распространенность МАГ в представленной выборке составила 17,6% (8% женщин и 9,6% мужчин). У молодых людей с МАГ по сравнению с нормотониками было выше «офисное» систолическое и диастолическое АД, а также зарегистрированы более выраженные метаболические изменения в виде тенденций к увеличению индекса, окружности талии и бедер, уровня общего холестерина.
Пациенты с МАГ особенно мужчины, по сравнению с нормотониками чаще и в большем количестве потребляли алкогольные напитки (пиво и сухое вино), а также колбасные изделия.
У молодых мужчин с МАГ чаще выявлялись поражения органов-мишеней, факторы риска ССЗ по сравнению с молодыми женщинами: нарушение диастолической функции левого желудочка у 23% и у 17% соответственно, ангиопатии сосудов сетчатки — у 25% и 12% соответственно; у молодых мужчин с МАГ также более часто наблюдались частота сердечных сокращений выше 80 уд/мин, наследственная отягощенность по АГ, а также более низкая физическая активность, они чаще курили и имели дислипидемию.
При оценке риска атеросклеротических ССЗ наиболее высокий показатель пожизненного сердечно-сосудистого риска определялся у молодых мужчин с МАГ (50%), у женщин с МАГ он составил 39%, у нормотоников — 8%.
Заключение. При профилактических и диспансерных осмотрах целесообразно проведение теста с 30-секундной добровольной задержкой дыхания у молодых людей, что позволит своевременно диагностировать МАГ. При выявлении МАГ обязательно выполнение клинико-инструментальных исследований для оценки кардиоваскулярных факторов риска и диагностики раннего и скрытого поражения органов-мишеней с целью своевременного проведения лечебно-профилактических мероприятий.
Ключевые слова: вначале о главном, лица молодого возраста, маскированнная артериальная гипертензия
Лямина Н.П., Косырева А.В., Сенчихин В.Н., Липчанская Т.П., Осинцева К.А. Маскированная артериальная гипертензия в молодом возрасте: выявляемость, клинические признаки и прогноз // Вестник терапевта. 2019. № 1 (37).
Лямина Надежда Павловна — д. м. н., профессор, заместитель директора по научной работе НИИ кардиологии ФГБОУ ВО «СГМУ им. В.И. Разумовского» Минздрава России. 410012, г. Саратов, ул. Большая Казачья, д. 112. E-mail: lyana_n@mail.ru
Косырева Анна Валерьевна — аспирант ФГБОУ ВО «СГМУ им. В.И. Разумовского» Минздрава России. 410012, г. Саратов, ул. Большая Казачья, д. 112. E-mail: annanalivaeva@yandex.ru
Сенчихин Валерий Николаевич — к. м. н., старший научный сотрудник НИИ кардиологии ФГБОУ ВО «СГМУ им. В.И. Разумовского» Минздрава России. 410012, г. Саратов, ул. Большая Казачья, д. 112. E-mail: valsen@inbox.ru
Липчанская Татьяна Павловна — к. м. н., научный сотрудник НИИ кардиологии ФГБОУ ВО «СГМУ им. В.И. Разумовского» Минздрава России. 410012, г. Саратов, ул. Большая Казачья, д. 112. E-mail: tatvanalp@yandex.ru
Осинцева Ксения Алексеевна — аспирант ФГБОУ ВО «СГМУ им. В.И. Разумовского» Минздрава России. 410012, г. Саратов, ул. Большая Казачья, д. 112. E-mail: ksdodina@yandex.ru
Распространенность маскированной АГ (МАГ) в настоящее время составляет от 4,4% до 17% [1–5]. На фоне высокой распространенности АГ среди населения (44%, согласно данным по эпидемиологии и контролю АГ в России) [6] стала четко прослеживаться тенденция к увеличению доли лиц молодого возраста (от 18 до 30 лет) в структуре больных АГ (от 3,4% до 40,7%) [7, 8]. Ряд исследователей связывают «омоложение» АГ с ранним началом ведения нездорового образа жизни, включающего курение и употребление алкоголя, малоподвижный образ жизни, эмоциональную лабильность, стресс на работе, нарушение культуры питания, следствием которого становятся ожирение, сахарный диабет, хроническая болезнь почек, и отягощенный по АГ семейный анамнез [4, 5, 9, 10].
МАГ часто ассоциирована с кардиоваскулярными факторами риска, бессимптомным поражением органов-мишеней, повышенным риском развития диабета и стойкой АГ [1, 9, 11]. Метаанализы проспективных исследований показывают, что сердечно-сосудистая заболеваемость при МАГ примерно в 2 раза выше, чем при истинной нормотонии, и равна таковой при стойкой АГ [2]. Это может отчасти объясняться тем, что МАГ зачастую остается недиагностированной и не лечится. У больных диабетом МАГ сопровождается повышением риска нефропатии, особенно при повышении АД преимущественно в ночное время [2].
Вышеописанные факторы риска и неблагоприятные предикторы в молодом возрасте способствуют быстрому росту распространенности в клинической практике таких случаев, когда при «офисном» обследовании пациентов в возрасте от 18 до 39 лет АД соответствует нормальным значениям, но в течение суток регистрируется его повышение, что дает основание характеризовать такое состояние как МАГ [1–4].
Данный факт обусловил изменение отношения современного научного общества к проблеме МАГ у молодых людей и переоценку основных аспектов развития МАГ и профилактических мероприятий.
Цель исследования: определить частоту выявляемости при диспансеризации, клинические признаки МАГ у молодых людей и поведенческие особенности таких больных.
Материалы и методы
Проведено сплошное скринирующее исследование 512 молодых людей в возрасте 19–25 лет из числа студентов высших учебных заведений и работников 4 учреждений без регламентированных факторов профессиональной вредности, с «офисным» АД < 140/90 мм рт. ст., не имевших каких-либо жалоб и сердечно-сосудистых заболеваний (ССЗ) в анамнезе. Исследование проводилось в 2015–2017 гг. сотрудниками Научно-исследовательского института кардиологии ФГБОУ ВО «Саратовский государственный медицинский университет им. В.И. Разумовского» Минздрава России в 2015-2017годы. Оно было выполнено в соответствии со стандартами надлежащей клинической практики (Good Clinical Practice) и принципами Хельсинской декларации. Протокол исследования одобрен Этическим комитетом учреждения. До включения в исследование у всех участников получено письменное информированное согласие.
В исследование не включались лица с верифицированной сопутствующей патологией, сахарным диабетом, врожденными особенностями развития, беременные, получающие гормональную терапию и использующие пероральную контрацепцию, а также спортсмены.
Участники заранее оповещались о дате визита в клинику и получали индивидуальные рекомендации по поведению до обследования. Всем рекомендовалось на протяжении 72 часов до проведения обследования воздерживаться от алкоголя и, по возможности, от приема лекарственных препаратов, кроме препаратов экстренной помощи, а также от интенсивных физических нагрузок, курения и употребления стимулирующих и тонизирующих напитков и других действий, способствующих повышению АД.
Проводилось комплексное клинико-лабораторное и инструментальное обследование для выявления возможных факторов риска ССЗ, поражения органов-мишеней.
Клиническое обследование включало в себя сбор анамнеза с выявлением факторов риска АГ (согласно Европейским рекомендациям по лечению АГ ESC/ESH 2013 года [1]), оценку жалоб, физикальный осмотр, осмотр офтальмолога, клиническое интервьюирование с использованием основного и расширенного модулей инструмента STEPS ВОЗ (v 2.0), скрининг тревожных и депрессивных расстройств.
Инструментально-лабораторное исследование включало измерение уровней глюкозы натощак, креатинина, мочевой кислоты, сывороточных уровней общего холестерина, триглицеридов, холестерина ЛПВП и ЛПНП, скорости клубочковой фильтрации (СКФ), а также экспресс-тест для определения микроальбуминурии, ЭКГ в 12 стандартных отведениях, доплерЭхоКГ, суточное мониторирование АД (СМАД).
У всех участников измеряли «офисное» АД аускультативным методом, согласно Европейским рекомендациям по лечению АГ ESC/ESH [1].
Тест с добровольной 30-секундной задержкой дыхания и СМАД для выявления МАГ проходили все обследуемые [12]. Непосредственно перед проведением пробы они отдыхали на протяжении 30 минут в положении сидя, за 2 часа не принимали тонизирующие и стимулирующие напитки и лекарственные препараты, воздерживались от интенсивных физических нагрузок, курения и других действий, способствующих повышению АД. Тест задержки дыхания проводился согласно методике [12].
Исходный уровень АД измеряли не менее двух раз в положении сидя. Затем проводилась 30-секундная задержка дыхания с помощью носового зажима. Манжету сфигмоманометра накачивали до давления, превышающего систолическое АД (САД) непосредственно перед завершением 30-секундной задержки дыхания, и измеряли АД сразу после завершения теста. Таким образом, АД определяли в течение первых нескольких секунд после задержки дыхания. Результат теста с добровольной 30-секундной задержкой дыхания считается положительным при АД ≥ 140/90 мм рт. ст. и отрицательным при АД < 140/90 мм рт. ст. [12].
После выполнения этого теста у всех обследуемых через сутки проводилось 24-часовое СМАД с регистрацией ЭКГ в амбулаторных условиях системой «Кардиотехника» («ИНКАРТ»), для анализа результатов использовалась программа КТResult 3, версия 3.234.10357. В день проведения СМАД пациенты поддерживали обычную повседневную активность. В процессе мониторинга уровень АД регистрировался с 15-минутными интервалами днем и с 30-минутными интервалами ночью. Анализировались среднее значение АД и вариабельность АД за сутки, среднее значение САД и ДАД в дневные и ночные часы, а также среднее значение вариабельности САД и ДАД в соответствующий период суток. Наличие АГ определялось по общепринятым критериям при среднем дневном САД ≥ 135 мм рт. ст., или среднем дневном ДАД ≥ 85 мм рт. ст., или среднем ночном САД ≥ 120 мм рт. ст., или среднем ночном ДАД ≥ 70 мм рт. ст. [1].
Диагностика МАГ проводилась на основании существующих критериев Рекомендаций по лечению АГ ESC/ESH: сочетание у пациента нормального «офисного» АД (< 140/90 мм рт. ст.) и повышенных значений АД, по результатам СМАД, а также положительного теста с задержкой дыхания, что указывало на наличие МАГ [1].
Для анализа клинических особенностей на основе комплекса клинико-лабораторных и инструментальных исследований были сформированы следующие группы: нормотоники (n = 422 (82,4%), средний возраст — 21 (19; 25) год) и лица с МАГ (90 человек (17,6%: 8% женщин, средний возраст — 21 (19,5; 25) год, 9,6% мужчин, средний возраст — 21 (19,5; 22) год).
Статистический анализ проводился с использованием пакетов Statistica 7.0, StatSoft Inc.; Excel Microsoft Office профессиональный+ 2010, версия 14.0.6112.5000. Проверка нормальности распределения производилась методом Колмогорова — Смирнова с учетом показателей эксцесса и симметричности. Средние значения количественных признаков представлены в виде медианы и квартильного разброса (нижний квартиль; верхний квартиль). Проверка статистических гипотез осуществлялась с использованием Н-критерия Краскела — Уоллиса ANOVA by Ranks and Median Test, U-критерия Манна — Уитни для количественных переменных и χ2 для качественных. Проводился однофакторный непараметрический дисперсионный анализ в несвязанных выборках, анализировалась ранговая корреляция по Спирмену. Равенство корреляций проверяли с использованием преобразования Фишера. Различия считали статистически значимыми при р < 0,05.
Результаты и обсуждение
Полученные данные по распространенности МАГ в представленной выборке сопоставимы с показателями международных клинических исследований. По сведениям J.R. Banegas и соавт., распространенность МАГ значимо выше среди мужчин (7,9%), чем среди женщин (5,9%) (р ˂ 0,001) [13].
В ходе обработки данных установлено, что между группами различий по возрасту не было (табл. 1).
Таблица 1. Антропометрические данные лиц с маскированной артериальной гипертензией (МАГ) и нормотоников, Ме (Q25; Q75) 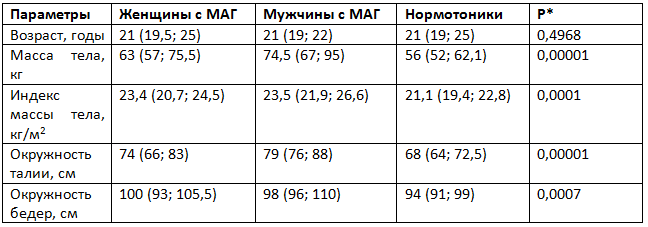
* Здесь и в таблицах 2, 3 для расчета межгрупповой достоверности использован критерий Краскела — Уоллиса ANOVA by Ranks.
При оценке антропометрических данных признаки метаболического синдрома и ожирения не выявлены, однако ИМТ, окружность талии и бедер у участников с МАГ были значимо больше (см. табл. 1).
Сравнительный анализ «офисного» АД показал статистически значимые различия между нормотониками и пациентами с МАГ по САД и по ДАД. При этом клинически важно, что у мужчин с МАГ наблюдалась тенденция к более высоким показателям «офисного» САД, чем у женщин с МАГ и у нормотоников (табл. 2).
Таблица 2. Результаты «офисного» скринирующего измерения артериального давления (АД) у лиц с маскированной артериальной гипертензией (МАГ) и нормотоников, Ме (Q25; Q75) 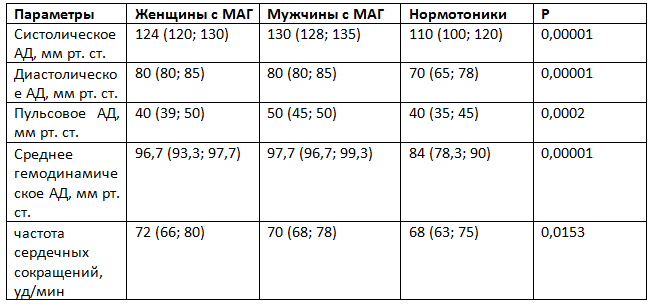
Важно также сравнение «офисного» АД у мужчин и женщин с МАГ. Высокие нормальные показатели (130–139 и/или 85–89 мм рт. ст.) чаще встречались у мужчин, а оптимальные (< 120 и < 80 мм рт. ст.) и нормальные (120–129 и/или 80–84 мм рт. ст.) — у женщин (рис. 1).
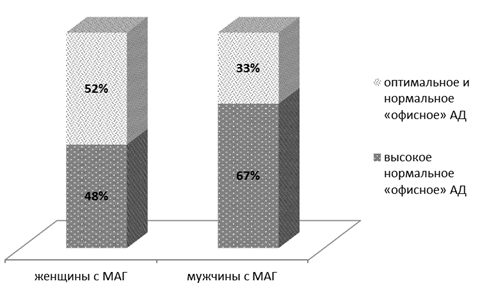
Рис. 1. Соотношение показателей «офисного» артериального давления (АД) у мужчин и женщин молодого возраста с маскированной артериальной гипертензией (МАГ)
У молодых мужчин с МАГ почти в 6 раз чаще выявлялся такой важный фактор риска ССЗ, как курение, а наследственная отягощенность по АГ — практически в 1,5 раза чаще, чем у женщин молодого возраста с МАГ (рис. 2).
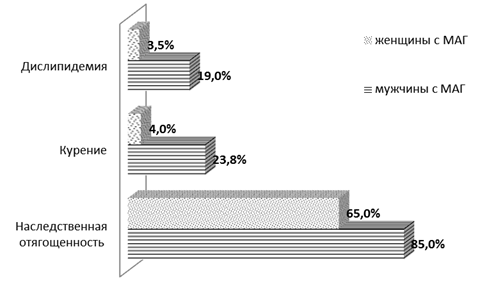
Рис. 2. Факторы риска сердечно-сосудистых заболеваний у молодых людей с маскированной артериальной гипертензией (МАГ)
Обращает на себя внимание тот факт, что дислипидемия по общему холестерину диагностировалась только у лиц с МАГ, преимущественно у женщин (табл. 3) (р ˂ 0,00001 при сравнении с нормотониками). При этом уровни триглицеридов и ЛПНП были выше у мужчин с МАГ, чем у женщин, однако эти различия не достигали степени статистической значимости.
Таблица 3. Выраженность дислипидемии и дополнительные факторы риска у лиц с маскированной артериальной гипертензией (МАГ) и нормотоников, Ме (Q25; Q75) 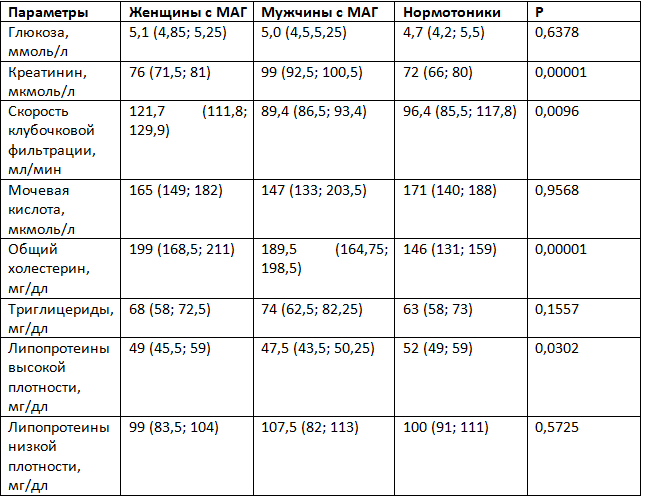
По дополнительным лабораторным показателям (СКФ и креатинину) найдены значимые различия между лицами с МАГ и нормотониками.
Определенные характерные черты обнаружены при исследовании клинических признаков, наблюдавшихся у участников, особенностей поведения и образа жизни. Из клинических признаков определялись головная боль, периодически слабость, преходящее головокружение, а также сердцебиение и аритмии. Частота жалоб оценивалась по их количеству в неделю.
Жалобы на головную боль чаще предъявляли участники МАГ (53%), чем нормотоники (23,7%), причем женщины с МАГ в 2 раза чаще, чем мужчины. Неспецифические жалобы на слабость и недомогание более часто встречались у женщин с МАГ, чем у мужчин с МАГ и нормотоников (18,2%, 9,4% и 8% соответственно), как и на головокружение (22,7%, 11%, 9,5%). Жалобы на сердцебиение и аритмии были у 11,1% участников с МАГ (4,5% женщин и 6,6% мужчин). У 52,6% молодых мужчин с МАГ ЧСС была выше 80 уд/мин.
Уровень физической активности у женщин с МАГ был в 1,5 и более раз ниже, чем у мужчин с МАГ (табл. 4). Общей особенностью являлось снижение уровня физической активности у лиц с МАГ по сравнению с нормотониками почти в 2 раза.
Таблица 4. Оценка уровня физической активности у лиц с маскированной артериальной гипертензией (МАГ) и нормотоников 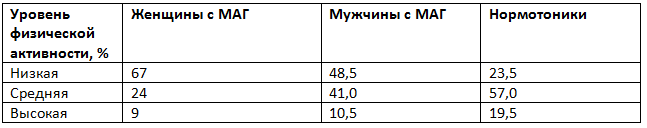
Определенное место заняли особенности пищевого поведения обследуемых. Известно, что метаболические нарушения, возникающие в результате неправильного питания — это один из прогностических факторов риска кардиоваскулярных событий при АГ [1]. При сравнении особенностей пищевых привычек молодых людей с МАГ и нормотоников обнаружилось, что мужчины с МАГ более часто досаливали уже приготовленную пищу (в 57% случаев) и чаще употребляли колбасные изделия (в 61% случаев) (табл. 5). Данный факт свидетельствует об избыточном потреблении поваренной соли, которая, как известно, запускает периферический компонент патогенеза АД в виде водно-солевой нагрузки [14].
Таблица 5. Особенности пищевых привычек у лиц с маскированной артериальной гипертензией (МАГ) и нормотоников 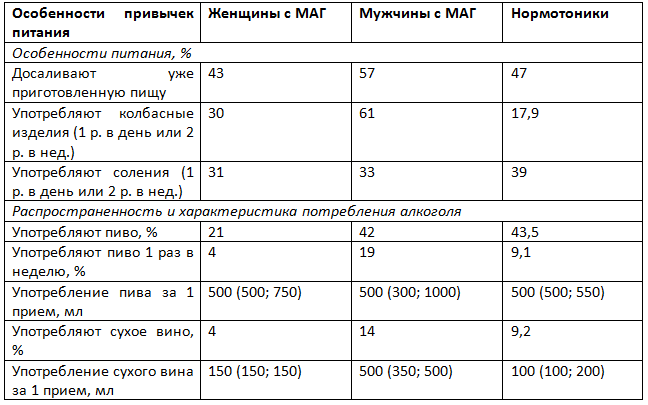
Интересные данные по потреблению поваренной соли были получены в одном из японских исследований, которое показало, что в семьях, где часто готовят пищу женщины с приобретенным ухудшенным порогом чувствительности к соли, мужчины (мужья и сыновья) чаще страдают МАГ [14].
Для мужчин с МАГ были также характерны бóльшие кратность и разовая доза потребления алкогольных напитков (пива и сухого вина) по сравнению женщинами с МАГ (см. табл. 5).
Широко используемый для оценки сердечно-сосудистого риска алгоритм SCORE, как известно, неприменим у молодых пациентов, т. к. существует возможность недооценки риска. Учитывая возрастной диапазон обследуемой выборки (от 19 до 25 лет), сердечно-сосудистый риск оценивали, согласно рекомендациям 2013 года Американской коллегии кардиологии/Американской ассоциации сердца. При прогнозировании риска атеросклеротических кардиоваскулярных заболеваний использован алгоритм (калькулятор), предложенный в американских рекомендациях по оценке риска (2013), для определения пожизненного 30-летнего риска Lifetime ASCVD Risk [15].
При оценке риска атеросклеротических сердечно-сосудистых заболеваний по средним показателям факторов риска наихудшие показатели наблюдались у молодых мужчин с МАГ (50%), у женщин с МАГ 30-летний риск составил 39%, у нормотоников — 8% (рис. 3, 4).
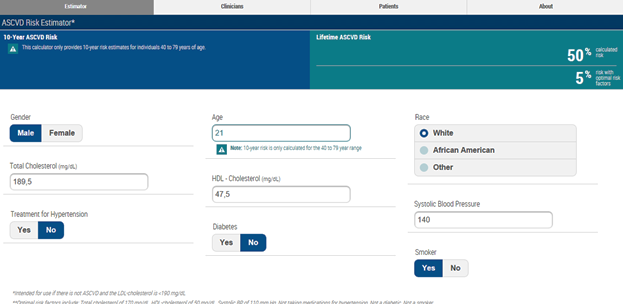
Рис. 3. Оценка пожизненного 30-летнего риска атеросклеротических сердечно-сосудистых заболеваний Lifetime ASCVD Risk у мужчин с маскированной артериальной гипертензией
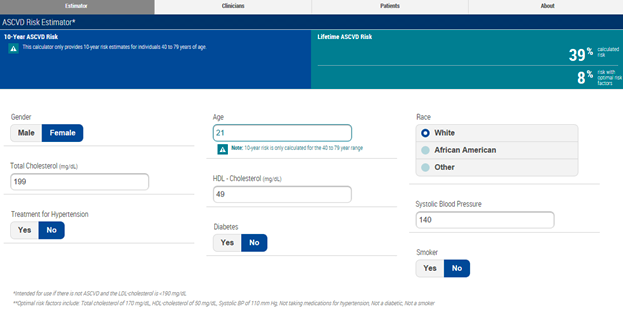
Рис. 4. Оценка пожизненного 30-летнего риска атеросклеротических сердечно-сосудистых заболеваний Lifetime ASCVD Risk у женщин с маскированной артериальной гипертензией
Согласно Европейским рекомендациям по лечению АГ ESC/ESH 2013 года, проводилось обследование всех участников с целью выявления возможного поражения органов-мишеней. У всех молодых людей с МАГ выявлена микроальбуминурия — признак поражения почечной ткани. Поражения органов зрения и сердца чаще отмечали у лиц мужчин с МАГ.
При проведении доплерЭхоКГ нарушения диастолической функции левого желудочка определялись у 23% лиц мужчин и у 17% женщин с МАГ. Ангиопатия сосудов сетчатки наблюдалась у 25% мужчин и у 12% женщин с МАГ.
Полученные данные ряд авторов связывают с более высоким процентом факторов риска ССЗ и предикторов МАГ среди мужчин: курение, неблагоприятный стиль жизни — злоупотребление кофеином и алкоголем, нерациональный режим дня, труда [15].
Заключение
При профилактических и диспансерных осмотрах целесообразно проведение теста с 30-секундной добровольной задержкой дыхания у молодых людей, что позволит своевременно диагностировать маскированную артериальную гипертензию (МАГ).
При выявлении МАГ обязательно выполнение клинико-инструментальных исследований для оценки кардиоваскулярных факторов риска и диагностики раннего и скрытого поражения органов-мишеней с целью своевременного проведения лечебно-профилактических мероприятий.
1. Рекомендации по лечению артериальной гипертонии. ESH/ESC Рос. кардиол. журн. 2014; 1(105): 7–94.
2. Fagard R.H., Cornelissen V.A. Incidence of cardiovascular events in white-coat, masked and sustained hypertension vs. true normotension: a meta-analysis. J. Hypertens. 2007; 25(11): 2193–8. DOI: 10.1097/HJH.0b013e3282ef6185
3. Muntner P., Lewis C.E., Diaz K., Carson A.P., Kim Y., Calhoun D. et al. Racial differences in abnormal ambulatory blood pressure monitoring measures: results from the Coronary Artery Risk Development in Young Adults (CARDIA) Study. Am. J. Hypertens. 2014; 28(5): 640–8. DOI: 10.1093/ajh/hpu193
4. Ohkubo T., Kikuya M., Metoki H., Asayama K., Obara T., Hashimoto J. et al. Prognosis of “masked” hypertension and “white-coat” hypertension detected by 24-h ambulatory blood pressure monitoring 10-year follow-up from the Ohasama study. J. Am. Coll. Cardiol. 2005; 46(3): 508–15. DOI: 10.1016/j.jacc.2005.03.070
5. Лямина Н.П., Наливаева А.В., Сенчихин В.Н., Липчанская Т.П. Маскированная артериальная гипертензия у лиц молодого возраста: выявляемость, выраженность кардиоваскулярных факторов риска и прогноз с учетом гендерных различий. Рос. кардиол. журн. 2017; 22(4): 7–12.
6. Чазова И.Е., Жернакова Ю.В., Ощепкова Е.В., Шальнова С.А., Яровая Е.Б., Конради А.О. и др. Распространенность факторов риска развития сердечно-сосудистых заболеваний в российской популяции больных артериальной гипертонией. Кардиология. 2014; 54(10): 4–12.
7. Sundstrom J., Neovius M., Tynelius P., Rasmussen F. Association of blood pressure in late adolescence with subsequent mortality: cohort study of Swedish male conscripts. BMJ. 2011; 342: d643.473. DOI: 10.1136/bmj.d643
8. Reddy V.S., Jacob G.P., Ballala K., Ravi C., Ravi B., Gandhi P. et al. A study on the prevalence of hypertension among young adults in a coastal district of Karnataka, South India. Int. J. Healthcare Biomed. Res. 2015; 3(3): 32–9.
9. Battistoni A., Canichella F., Pignatelli G., Ferrucci A., Tocci G., Volpe M. Hypertension in young people: epidemiology, diagnostic assessment and therapeutic approach. Нigh Blood Press Cardiovasc. Prev. 2015; 22(4): 381–8. DOI: 10.1007/s40292-015-0114-3
10. Лямина Н.П., Косарева А.В., Царева О.Е., Сенчихин В.Н., Липчанская Т.П., Шкробова Н.В. Особенности нейрогуморальной активности и клинических проявлений при маскированной артериальной гипертензии у мужчин молодого возраста. Рос. кардиол. журн. 2018; 4(156): 37– DOI: 10.15829/15560-4071-2018-4-37-42
11. Лямина Н.П., Долотовская П.В Высокое нормальное артериальное давление у лиц молодого возраста — болезнь или фактор риска? Кардиоваскулярная терапия и профилактика. 2005; 4(6-2): 16–
12. Лямина Н.П., Лямина С.В., Сенчихин В.Н., Додина К.А. Функциональная проба для выявления латентной артериальной гипертензии у лиц молодого возраста. Кардиология. 2011; 51(4): 28–
13. Banegas J.R., Segura J., de la Sierra A., Gorostidi M., Rodríguez-Artalejo F., Sobrino J. et al. Gender differences in office and ambulatory control of hypertension. Am. J. Med. 2008; 121(12): 1078–84. DOI: 10.1016/j.amjmed.2008.06.037
14. Michikawa T., Nishiwaki Y., Okamura T., Asakura K., Nakano M., Takebayashi T. The taste of salt measured by a simple test and blood pressure in Japanese women and men. Hypertens. Res. 2009; 32(5): 399–403. DOI: 10.1038/hr.2009.31
15. Goff D.C., Lloyd-Jones D.M., Bennett G., Coady S., D’Agostino R.B., Gibbons R. et al. 2013 ACC/AHA guideline on the assessment of cardiovascular risk: А report of the American College of Cardiology/American Heart Association Task Force on Practice Guidelines. Circulation. 2014; 129(25 suppl.2): S49–73. DOI: 10.1161/01.cir48606.98
Предыдущая статья
Хроническая сердечная недостаточность (ХСН) является клиническим синдромом, распространенность котор...
Следующая статья
На вопросы сетевого издания — журнала «Вестник терапевта» — отвечает Алексей Олегович Шевчен...