Артериальная гипертензия: новые цели и подходы к терапии
- Резюме
- Для цитирования
- Авторы
- Полный текст
- Литература
- Lim S.S., Vos T., Flaxman A.D., Danaei G., Shibuya K., Adair-Rohani H. et al. A comparative risk assessment of burden of disease and injury to 67 risk factors clusters in 21 regions, 1990–2010: a systematic analysis for the Global of Disease Study 2010. Lancet. 2012; 380(9859): 2224–60. DOI: 10.1016/S0140-6736(12)61766-8
- Forouzanfar M.Y., Lui P., Roth G.A., Ng M., Biryukov S., Marczak L., Alexander L. et al. Global burden of hypertension and systolic blood pressure of at least 110 to 115 mm Hg, 1990–2015. JAMA. 2017; 317(2): 165–82. DOI: 10.1001/jama.2016.19043
- Бойцов С.А., Баланова Ю.А., Шальнова С.А., Деев А.Д., Артамонова Г.В., Гатагонова Т.М. и др. Артериальная гипертония среди лиц 25–64 лет: распространенность, осведомленность, лечение и контроль. По материалам исследования ЭССЕ. Кардиоваскулярная терапия и профилактика. 2014; 13(4): 4–14. DOI: 15829/1728-8800-2014-4-4-14
- Franklin S.S., Jacobs M.J., Wong N.D., L'Italien G.J., Lapuerta P. Predominance of isolated systolic hypertension among middle-aged and elderly US hypertensives: analysis based on National Health and Nutrition Examination Survey (NHANES) III. Hypertension. 2001; 37(3): 869–74.
- Lewington S., Clarke R., Qizilbash N., Peto R., Collins R.; Prospective Studies Collaboration. Age-specific relevance of usual blood pressure to vascular mortality: a meta-analysis of individual data for one million adults in 61 prospective studies. Lancet. 2002; 360(9349): 1903–13.
- Odden M.C., McCluere L.F., Sawaya B.P., White C.L., Peralta C.A., Field T.S. et al. Achieved blood pressure and outcomes in secondary prevention of small sub-cortical strokes trial. Hypertension. 2016; 67(1): 63–9. DOI: 10.1161/HYPERTENSIONAHA.115.06480
- Thmopoulos C., Parati G., Zanchetti A. Effects of blood pressure lowering on outcome incidence in hypertension: 7. Effects of more vs. less intensive blood pressure lowering and different achieved blood pressure levels — updated overview and meta-analyses of randomized trials. J. Hypertens. 2016; 34(4): 623–22. DOI: 10.1097/HJH.0000000000000881
- Whelton P.K., Carey R.M, Aronow W.S., Casey D.E. Jr., Collins K.J., Dennison Himmelfarb C. et al. 2017 ACC/AHA/AAPA/ABC/ACPM/AGS/APhA/ASH/ASPS/NM/|PCNA Guideline for the prevention, defection, evaluation, and management of high blood pressure in adults: a report of the American College of Cardiology/American Heart Association Task Force on Clinical Practice Guidelines. J. Am. Coll. Cardiol. 2018; 71(19): e127–e248. DOI: 10.1016/j.jacc.2017.11.006
- Guo X., Zang X., Guo L., Li Z., Zheng L., Yu S. et al. Association between pre-hypertension and cardiovascular outcomes: a systematic review and meta-analysis of prospective studies. Curr. Hypertens. Rep. 2013; 15(6): 703–16. DOI: 10.1007/s11906-013-0403-y
- SPRINT Research Group; Wright J.T. Jr., Williamson J.D., Whelton P.K., Snyder J.K., Sink K.M. et al. A randomized trial of intensive versus standard blood pressure control. Engl. J. Med. 2015; 373(22): 2103–16. DOI: 10.1056/NEJMoa1511939
- Горбунов В.М. Проблемы оценки результатов измерения артериального давления в современных клинических исследованиях (на примере исследования SPRINT). Рациональная фармакотерапия в кардиологии. 2018; 14(1): 122–30.
- Williams B., Mancia G., Spiering W., Agabiti Rosei E., Azizi M., Burnier M. et al. 2018 ESC/ESH Guidelines for the management of arterial hypertension. Eur. Heart J. 2018; 9(33): 3021–104. DOI: 10.1093/eurheartj/ehy339
- Song J.C., White C.M. Clinical pharmacokinetics and selective pharmacodynamics of new angiotensin converting enzyme inhibitors: an update. Clin. Pharmacokinet. 2002; 41(3): 207–24. DOI: 10.2165/00003088-200241030-00005
- Mogensen C.E., Neldam S., Tikkanen I., Oren S., Viskoper R., Watts R.W. et al. Randomised controlled trial of dual blockade of renin-angiotensin system in patients with hypertension, microalbuminuria, and non-insulin dependent diabetes: the candesartan and lisinopril microalbuminuria (CALM) study. BMJ. 2000; 321(7274): 1440–4.
- Packer M., Poole-Wilson P.A., Armstrong P.W., Cleland J.G., Horowitz J.D., Massie B.M. et al. Comparative effects of low and high doses of the angiotensin-converting enzyme inhibitor, lisinopril, on morbidity and mortality in chronic heart failure. ATLAS Study Group. Circulation. 1999; 100(23): 2312–18.
- Mancia G., Zanchetti A., Agabiti-Rosei E., Benemio G., De Cesaris R., Fogari R. et al. Ambulatory blood pressure is superior to clinic blood pressure in predicting treatment-induced regression of left ventricular hypertrophy. SAMPLE Study Group. Study on Ambulatory Monitoring of Blood Pressure and Lisinopril Evaluation. Circulation. 1997; 95(6): 1464–70.
- Terpstra W.F., May J.F., Smit A.J., de Graeff P.A., Havinga T.K., van den Veur E. et al. Long-term effects of amlodipine and lisinopril on left ventricular mass and diastolic function in elderly, previously untreated hypertensive patients: the ELVERA trial. Hypertens. 2001; 19(2): 303–9.
- Подзолков В.И., Тарзиманова А.И., Гатаулин Р.Г. Кардиопротективные свойства лизиноприла: новые возможности. Рациональная фармакотерапия в кардиологии 2018; 14(3): 319–23. DOI: 10.20996/1819-6446-2018-14-3-319-323
- ALLHAT Officers and Coordinators for the ALLHAT Collaborative Research Group. The Antihypertensive and Lipid-Lowering Treatment to Prevent Heart Attack Trial. The ALLHAT study group. Major outcomes in high-risk hypertensive patients randomized to angiotensin-converting enzyme inhibitor or calcium channel blocker vs diuretic: the Antihypertensive and Lipid-Lowering Treatment to Prevent Heart Attack Trial (ALLHAT). JAMA. 2002; 288(23): 2981–97.
- Musini V.M., Nazer M., Bassett K., Wright J.M. Blood pressure-lowering efficacy of monotherapy with thiazide diuretics for primary hypertension. Cochrane Database Syst. Rev. 2014; 5: CD DOI: 10.1002/14651858.CD003824.pub2
Цель обзора: с позиций современных рекомендаций Европейского кардиологического общества представить классификацию артериальной гипертензии (АГ), целевые уровни артериального давления (АД) при ее лечении, а также тактические терапевтические подходы с учетом сердечно-сосудистого риска.
Основные положения. До настоящего времени АГ является важнейшим фактором риска сердечно-сосудистой патологии. При этом с каждым годом во всем мире количество гипертоников растет. В 2018 году Европейским кардиологическим обществом приняты обновленные рекомендации по диагностике и лечению АГ, которые созданы на основе результатов проведенных рандомизированных клинических исследований. Определена классификация уровней АД, его целевые показатели при лечении АГ с учетом стадий заболевания и сердечно-сосудистого риска. В терапевтических подходах сделан акцент на то, что при выборе тактики лечения необходим учет риска сердечно-сосудистых осложнений, а для достижения цели — поликомпонентная терапия с использованием единой таблетки.
Заключение. При лечении АГ необходимо ориентироваться на более низкие уровни АД (большинству показано снижение АД < 130/80 мм рт. ст.), чем было определено ранее (АД < 140/90 мм рт. ст.). При выборе тактики лечения надо учитывать степень сердечно-сосудистого риска, следует также назначать поликомпонентную терапию.
Ключевые слова: антигипертензивная терапия, артериальная гипертензия, артериальное давление, целевые уровни
Боровкова Н.Ю. Артериальная гипертензия: новые цели и подходы к терапии // Вестник терапевта: сетевое издание. 2019. № 1 (37). URL: https://journal.therapy.school/statyi/1503/ (дата обращения: дд. мм. гггг).
Боровкова Наталья Юрьевна — д. м. н., профессор кафедры госпитальной терапии им. В.Г. Вогралика ФГБОУ ВО ПИМУ Минздрава России. 603005, г. Нижний Новгород, пл. Минина и Пожарского, д.10/1. E-mail: borovkov-nn@mail.ru
Артериальная гипертензия (АГ) остается одной из наиболее актуальных проблем кардиологии во всем мире. Это связано с тем, что повышенное АД вносит существенный вклад в увеличение инвалидизации и смертности взрослого населения развитых стран [1]. В последние десятилетия в связи с увеличением продолжительности жизни (постарением населения), распространенности ожирения, метаболического синдрома и СД гипертоников становится все больше [2]. В Российской Федерации, по данным масштабного эпидемиологического исследования ЭССЕ-РФ («Эпидемиология сердечно-сосудистых заболеваний в регионах Российской Федерации»), в последние годы зарегистрирован рост доли лиц с АГ от 39,7% до 43,4%. Все чаще она стала встречаться у мужчин. Так, ее частота среди мужчин выросла с 38,1% до 45,4% [3].
Поэтому борьба с АГ имеет большое медицинское и социальное значение. Клинические исследования явно продемонстрировали снижение риска ряда сердечно-сосудистых заболеваний при адекватном лечении АГ, в том числе от инсульта — на 35–40%, инфаркта миокарда — на 15–25%, сердечной недостаточности — на 64% [4].
Исследования последних лет в основном посвящены изучению эффективности антигипертензивных препаратов. В результате показано, что в целом основные классы антигипертензивных препаратов сходны по эффективности. Все они практически одинаково снижали АД, влияли на прогноз и могли применяться как для стартовой, так и для поддерживающей терапии.
Поэтому теперь внимание экспертов сконцентрировано больше на том, какое АД считать повышенным и до какого уровня его снижать при лечении АГ. Признано, что систолическое АД (САД) выше 140 мм рт. ст. ассоциировано с увеличением смертности и частоты нетрудоспособности из-за сердечно-сосудистых осложнений (ССО). Так, доказано, что рост клинического САД выше этого уровня связан с увеличением риска инсульта, инфаркта миокарда, сердечной и почечной недостаточности [5]. Одновременно выявлено, что сохраняется зависимость риска ССО даже при более низких значениях САД, чем 140 мм рт. ст. Положительный эффект от дополнительного снижения АД заключается лишь в небольшом уменьшении относительного риска. При дальнейших исследованиях получены противоречивые данные о значимости более низкого уровня АД, чем 140 мм рт. ст. [6, 7].
В конце 2017 года Американской коллегией кардиологов (American College of Cardiology) и Американской ассоциацией по проблемам сердца (American Heart Association) опубликованы изменения в классификации АГ [8]. Ими предложена новая классификация, где САД 130–139 мм рт. ст. и/или диастолическое АД (ДАД) 80–89 мм рт. ст. приняты за АГ 1-й степени (табл. 1).
Таблица 1. Категории артериального давления у взрослых (American College of Cardiology/American Heart Association, 2017), мм рт. ст.
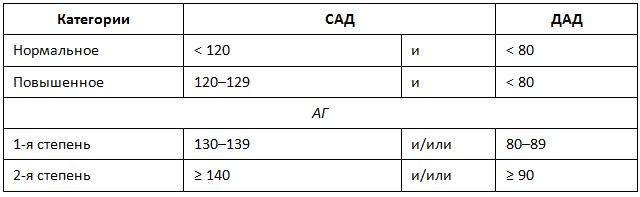
Примечание. Здесь и далее в таблицах и рисунке 1: АГ — артериальная гипертензия, АД — артериальное давление; ДАД — диастолическое АД; САД — систолическое АД.
Выделение таких категорий АД основывалось на результатах рандомизированных клинических исследований, показавших преимущество более низких уровней САД и ДАД (менее 120/80 мм рт. ст. в сравнении с 120–129/80–84 мм рт. ст.) при лечении АГ для снижения риска сердечно-сосудистых событий (ИБС и мозгового инсульта) [9].
Вместе с тем учитывались результаты масштабного исследования SPRINT, в котором получены убедительные данные в пользу снижения САД до уровня менее 120 мм рт. ст. у лиц с высоким риском сердечно-сосудистых событий [10]. Это исследование было закончено досрочно в связи со значительно более низким риском наступления комбинированной первичной конечной точки (инфаркт миокарда, ОКС, инсульт, острая декомпенсация сердечной недостаточности и смерть от сердечно-сосудистых заболеваний) и значимым снижением общей смертности в группе интенсивного лечения.
В то же время исследователи отметили, что серьезные побочные эффекты у больных, такие как гипотония, обморок, электролитные нарушения и острое повреждение почек или острая почечная недостаточность, чаще встречались в группе интенсивного лечения АГ.
При обсуждении результатов этого крупного исследования обращали внимание на то, что вместо традиционного измерения клинического АД производилось автоматическое офисное измерение без присутствия медицинского персонала [11]. Такое измерение дает более низкие показатели в сравнении с определением клинического АД. Поэтому итоги данного исследования, по всей видимости, требуют дальнейшего анализа.
В 2018 году европейскими экспертами European Society of Hypertension (ESH) и European Society of Cardiology (ESC) классификация ранее принятых уровней АД была сохранена (табл. 2, 3) [12].
Таблица 2. Классификация офисного артериального давления и определение степени артериальной гипертензии⃰, мм рт. ст.
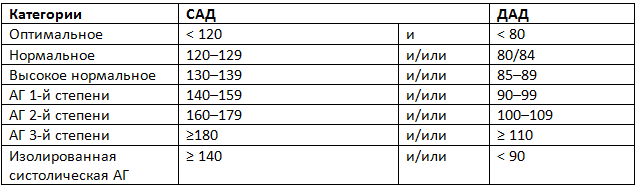
⃰ Категория АД определяется по наивысшему значению, не важно, систолическому или диастолическому. Изолированной систолической АГ следует присваивать степень 1, 2 или 3 в зависимости от того, в какой из указанных диапазонов попадают значения систолического АД.
Таблица 3. Определение артериальной гипертензии по офисным и внеофисным значениям артериального давления, мм рт. ст.

Важным дополнением в обновленных рекомендациях ESC/ESH 2018 года стало выделение стадий АГ. В качестве критериев учитываются не только уровни АД, но и наличие факторов риска, поражение органов-мишеней, ассоциированных с АГ, и коморбидные состояния. Все это не может не влиять на течение и прогноз АГ. Были выделены 3 стадии АГ. Важно отметить, что стадия не определяется уровнем АД, а зависит от наличия и тяжести поражения органов-мишеней. Это обусловливает сердечно-сосудистый риск в целом у больных с АГ (табл. 4, 5).
Таблица. 4. Классификация стадий артериальной гипертензии
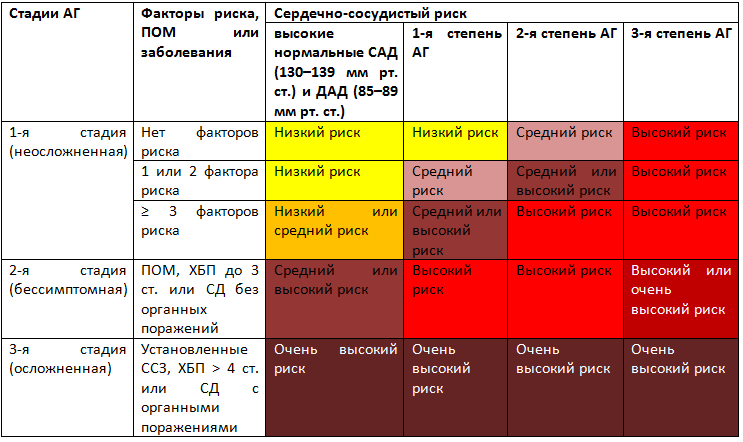
Примечание. Здесь и в таблицах 5, 6 и рисунке 1: ПОМ — поражение органов мишеней, СД — сахарный диабет, ССЗ — сердечно-сосудистые заболевания, ХБП — хроническая болезнь почек.
Таблица 5. Категории сердечно-сосудистого риска
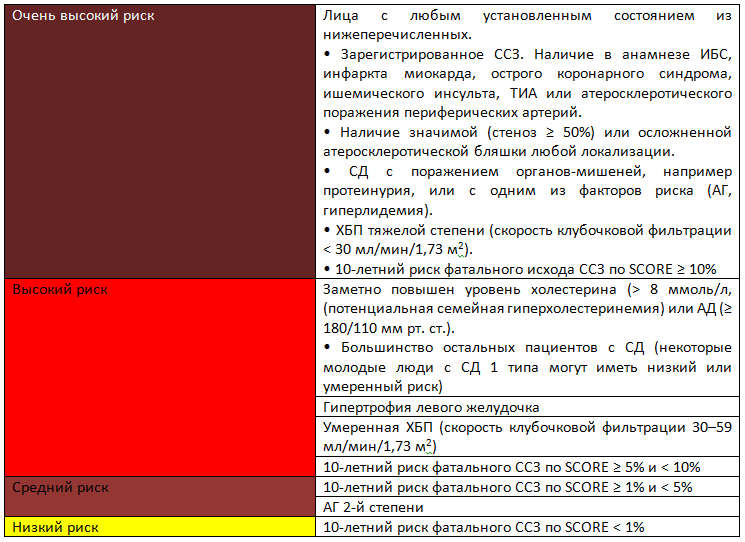
Примечание. Здесь и в таблице 6 и рисунке 1: ИБС — ишемическая болезнь сердца, ТИА — транзиторная ишемическая атака.
Согласно рекомендациям ESC/ESH 2018 года, сердечно-сосудистый риск и стадия АГ определяют тактику лечения последней. Следовательно, возникает важнейший вопрос о целевых уровнях АД при лечении АГ.
Для снижения сердечно-сосудистого риска европейские эксперты признают пользу уменьшения САД ниже 140 и даже 130 мм рт. ст. В качестве целевого ДАД рассматривают уровень ниже 80 мм рт. ст. у всех пациентов с АГ независимо от сердечно-сосудистого риска или коморбидных состояний (класс рекомендаций IIa, уровень доказательности B). Они рекомендуют снижать АД до 130/80 мм рт. ст. или ниже у большинства пациентов (класс рекомендаций I, уровень доказательности A) при условии хорошей переносимости терапии (табл. 6).
Важной чертой обновленных европейских рекомендаций является более дифференцированный подход к достижению целевого АД у отдельных категорий пациентов. Так, у пожилых людей эксперты предлагают при выборе пороговых значений АД сместить акценты с хронологического возраста на физическое и ментальное состояние больного (см. табл. 6).
Тактика ведения пациента с АГ, предложенная экспертами ESC/ESH в рекомендациях 2018 года, представлена на рисунке 1.
Ключевой причиной недостаточного контроля АД европейские эксперты считают низкую приверженность пациентов к лечению АГ.
Важное место отводится мероприятиям по изменению образа жизни. Оно признается основополагающим фактором, влияющим на уровень АД и другие сердечно-сосудистые факторы риска, а также на исходы заболевания, у всех категорий больных.
Таблица 6. Офисное артериальное давление при лечении артериальной гипертензии, мм рт. ст. (Европейское кардиологическое общество, 2018)
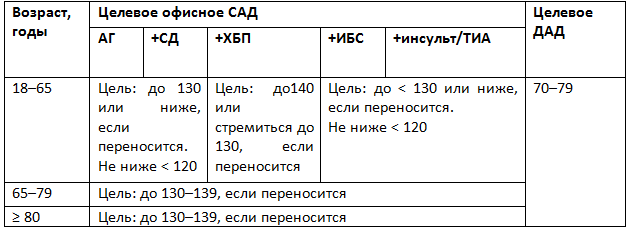
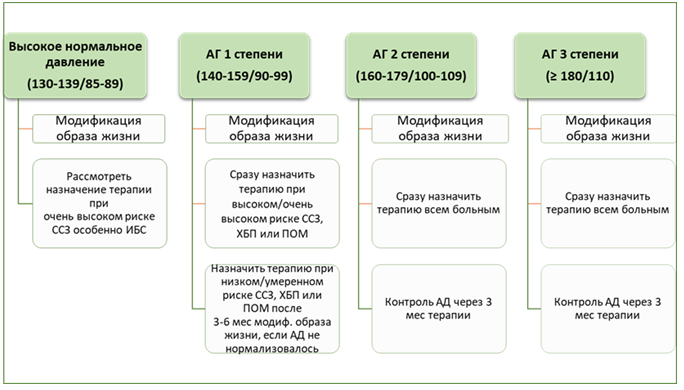
Рис. 1. Тактика ведения пациентов с артериальной гипертензией (European Society of Hypertension/European Society of Cardiology, 2018)
Эксперты ESC обозначили более жесткое ограничение потребления соли — до 5 г в сутки (класс рекомендаций I, уровень доказательности A), ограничение употребления алкоголя, увеличение потребления овощей, свежих фруктов, рыбы, орехов, ненасыщенных жирных кислот; молочных продуктов с низким содержанием жира; низкое потребление красного мяса (класс рекомендаций I, уровень доказательности A); контроль массы тела, предотвращение ожирения.
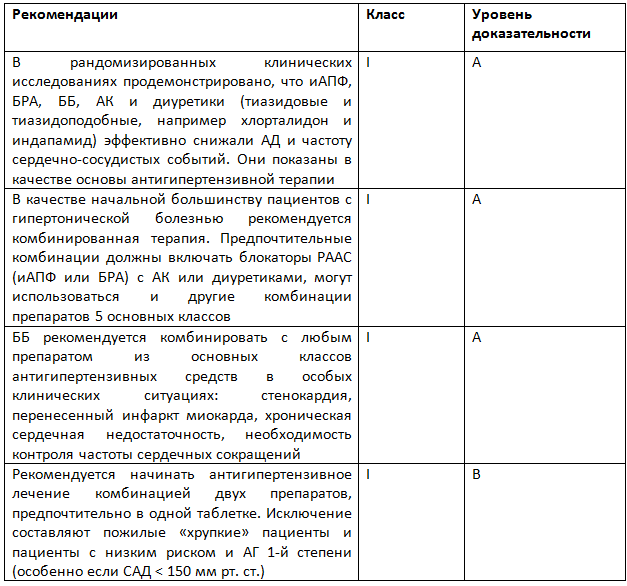
Средства медикаментозной терапии АГ включают 5 классов антигипертензивных препаратов: ингибиторы АПФ (иАПФ), блокаторы рецепторов ангиотензина II (БРА), бета-адреноблокаторы (ББ), антагонисты кальция (АК), тиазидные и тазидоподобные диуретики, такие как хлорталидон или индапамид (класс рекомендаций I, уровень доказательности A). Более четко обозначены показания к применению ББ. Эксперты обращают внимание на то, что они могут быть назначены больным с АГ при наличии у них сердечной недостаточности, стенокардии, перенесенного инфаркта миокарда, необходимости контроля ритма, а также прибеременности или ее планировании. В числе абсолютных противопоказаний к назначению ББ названа брадикардия (ЧСС менее 60 уд/мин). ХОБЛ при АГ исключена из относительных противопоказаний к использованию этих препаратов.
Для достижения целевых уровней АД важнейшим и, пожалуй, основополагающим методом в европейских рекомендациях 2018 года по лечению АГ является комбинированная антигипертензивная терапия. Она показана большинству пациентов, за исключением лиц с низким риском и с АГ 1-й степени (если САД < 150 мм рт. ст.), очень пожилых (старше 80 лет), а также больных со старческой астенией независимо от хронологического возраста (рис. 2).
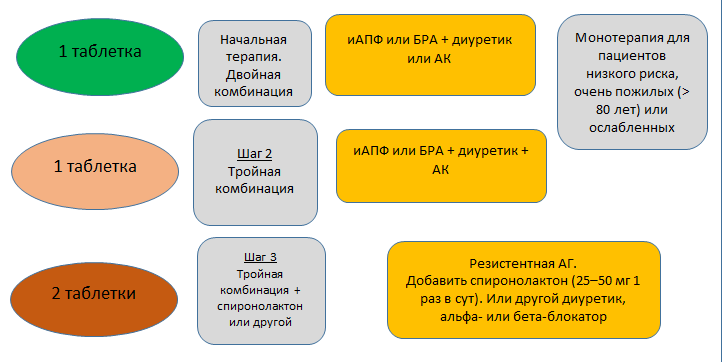
Рис. 2. Стратегия медикаментозного лечения артериальной гипертензии (European Society of Hypertension/European Society of Cardiology, 2018).
Примечание. Здесь и в таблице 7: АК — антагонист кальция, БРА — блокатор рецепторов к ангиотензину II, иАПФ — ингибитор ангиотензинпревращающего фермента
Принимать во внимание ББ следует на любом этапе, когда существуют специфические показания к их применению (сердечная недостаточность, стенокардия, инфаркт миокарда в анамнезе, необходимость контроля ритма, планирование беременности).
Предпочтительными комбинациями считаются сочетания блокаторов РААС (иАПФ или БРА) с АК или тиазидовым/тиазидоподобным диуретиком в единой таблетке (класс рекомендаций I, уровень доказательности A).
Среди множества иАПФ хорошо известен лизиноприл (Диротон). Суточное антигипертензивное действие лизиноприла обусловлено продолжительным периодом полувыведения (12 ч) и высоким остаточным терапевтическим эффектом (30–70%). Это позволяет значимо снижать и контролировать АД 24 часа при однократном приеме [13]. В многочисленных исследованиях лизиноприл показал высокую антигипертензивную активность. Это наиболее изученный препарат с широким спектром действия и доказанными органопротективными свойствами [14]. Результаты исследования ATLAS свидетельствуют, что лизиноприл снижает риск развития основных клинических событий у пациентов с ХСН [15]. Лизиноприл — один из первых иАПФ с доказанной способностью уменьшать гипертрофию ЛЖ [16, 17]. В недавнем исследовании В.И. Подзолкова и соавт. [18] при продолжительном наблюдении длительный прием лизиноприла статистически значимо уменьшал проявления эндотелиальной дисфункции и жесткости сосудистой стенки, а также частоту новых случаев фибрилляции предсердий у пациентов с АГ.
В соответствии с современными представлениями о комбинированной антигипертензивной терапии с использованием единой таблетки практикующие врачи часто назначают оригинальную фиксированную комбинацию лизиноприла и амлодипина Экватор, имеющую удобные гибкие дозировки (5/10; 10/20; 5/20) мг. Амлодипин — современный АК дигидропиридинового ряда III поколения. Он хорошо исследован и имеет высокую антигипертензивную эффективность, а также органопротекитивные свойства [19]. Комбинация амлодипина с лизиноприлом в исследовании Effects of amlodipine and lisinopril on Left Ventricular mass статистически значимо уменьшала ГЛЖ и улучшала диастолическую функцию ЛЖ у пожилых больных с АГ [17].
Недавно появилась еще одна удобная форма — Диротон Плюс — фиксированная комбинация индапамида ретард с лизиноприлом (капсулы с модифицированным высвобождением) в различных дозировках (1,5/5 мг; 1,5/10 мг и 1,5/20 мг). Индапамид ретард стал удачным дополнением к лизиноприлу у данного препарата. Он хорошо исследован. Так, метаанализ Кокрейновской базы данных (2014) показал высокую антигипертензивную эффективность и органопротективные свойства индапамида [20].
Класс и уровень доказательности инициации терапии с двойной фиксированной комбинации (стратегия «одной таблетки») экспертами ESC повышены до I В (табл. 7).
При неэффективности двойной терапии предлагается назначение третьего антигипертензивного препарата. В качестве основной рекомендуется тройная комбинация блокаторов РААС (иАПФ или БРА), АК и тиазидового/тиазидоподобного диуретика (класс рекомендаций I, уровень доказательности A).
Примером тройной современной эффективной комбинации антигипертензивных средств является препарат Эквапресс. Это фиксированная комбинация индапамида ретард с лизиноприлом и амлодипином (капсулы с модифицированным высвобождением).
Таблица 7. Классы рекомендаций средств медикаментозной терапии артериальной гипертензии (European Society of Hypertension/European Society of Cardiology, 2018)
Созданная фиксированная тройная комбинация индапамида ретард, лизиноприла и амлодипина способствует стабильному и длительному контролю АД в течение суток. Использование такой комбинации упрощает лечение и тем самым повышает приверженность к нему у больных с АГ 3-й степени и сердечно-сосудистым риском.
В случае если целевые уровни АД не достигнуты с помощью трехкомпонентной терапии, то можно дополнительно использовать небольшие дозы спиронолактона, эплеренона или амилорида, также могут добавляться ББ или альфа-адреноблокаторы.
Заключение
Хотелось бы подчеркнуть, что в настоящее время введены новые целевые диапазоны АД, которые базируются на учете возраста пациента с АГ и наличия у него сопутствующей патологии. Большое внимание уделяется внедрению в практику стратегии «единой таблетки» — фиксированных комбинаций двух, а при необходимости — трех лекарственных препаратов. Начинать терапию с двух препаратов в виде фиксированной комбинации показано большинству пациентов. Предпочтение при этом отдается комбинации блокатора РААС (ингибитора АПФ или блокатора рецепторов ангиотензина II) с антагонистом кальция и/или тиазидовым/тиазидоподобным диуретиком. Все это может способствовать и повышению приверженности пациентов лечению и улучшению контроля АД.
Р
Следующая статья
Хроническая сердечная недостаточность (ХСН) является клиническим синдромом, распространенность котор...